¿Qué es la MUCOSECTOMIA de colon?
El término pólipo hace referencia a una protuberancia circunscripta en la luz colónica por encima de la mucosa circundante (teniendo su origen celular en ésta).
Dado que algunos pólipos tienen potencial maligno (o sea que pueden degenerar en tumores malignos de colon) está indicada su búsqueda sistemática mediante colonoscopía y su extracción cuando se los detecta.
Tradicionalmente los pólipos se extraen mediante POLIPECTOMIA.
En los últimos años tomó gran importancia otro tipo de lesiones, cuyo crecimiento no es hacia “arriba” sino hacia los lados, como si fuera una alfombra de mayor o menor altura. Hablamos en estos casos de “lesiones planas” o “tumores de extensión lateral”, cuyo diámetro es mayor que su altura. Estas lesiones también pueden ser premalignas, son de difícil visualización, y su detección ha mejorado con los adelantos tecnológicos de los estudios endoscópicos. Suelen ser las precursoras de los cánceres del lado derecho del colon.
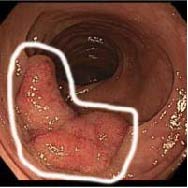
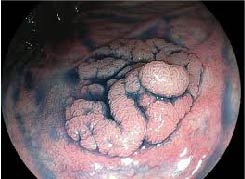
. Lesiones planas de colon. El ancho de la lesión es mayor que su altura. Ambos ejemplos son mayores a 20 mm.
Las lesiones planas y los pólipos de gran tamaño no se pueden extraer mediante polipectomía. Para resolverlos endoscópicamente y no obligar a una cirugía mayor con resección de parte del colon, endoscopistas japoneses han desarrollado la técnica de la MUCOSECTOMIA, que hoy se utiliza en todo el Mundo.
Esta última es una técnica endoscópica que permite la remoción de lesiones de gran tamaño, principalmente las de disposición plana (extensión en superficie mayor que en altura).
Una de las cosas más importantes para poder realizar una mucosectomía es que el paciente tenga una preparación colónica satisfactoria ya que se necesita una buena y completa visión del área y limpieza de colon para evitar infecciones en caso de complicaciones de la técnica.
Primer paso:
Una vez visualizada la lesión y posicionado el endoscopio se procede a inyectar con una aguja endoscópica la base de la lesión. Esa inyección elevará la lesión y le dará más altura y cuerpo para poder enlazarla. Esta maniobra de inyección también permite separar las capas que componen la pared del colon para atrapar, en el siguiente paso, solo la primera (donde está creciendo la lesión) o primera y segunda capa del colon y extraerlas en el tercer paso del procedimiento. Algunos preferimos agregar a la solución inyectada un colorante que mejora la identificación de los bordes y luego el fondo de la herida resultante.
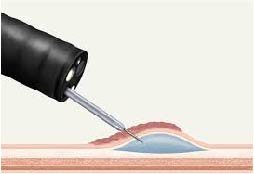
Inyección de la base del pólipo con una aguja.

Ansas para atrapar la lesión
Segundo y tercer paso:
Hecho esto, se enlaza el pólipo con un ansa de polipectomía y se aprisiona la lesión. Se realiza el corte de ésta con corriente de electrocoagulación. Lesiones muy extensas (en general mayores de 15 mm) requieren ser extraídas en cortes consecutivos. Hablamos en este caso de “resección en piezas”.

Ansa de polipectomía atrapando la lesión y separándola de la pared antes de cortarla con corriente.
Cuarto paso:
Finalizado el corte, se intenta recuperar la pieza de mucosectomía (como dijimos, esta pieza está formada por la lesión y la primera o primera y segunda capa de pared del colon). La pieza puede recuperarse entera o por segmentos, según como haya sido el corte.
Quinto paso:
El último, y no menos importante paso de la mucosectomia es la visualización detallada del área de trabajo (la cual ha quedado más delgada luego del corte). Debe inspeccionarse el fondo para asegurarse que no se han producido perforaciones (es decir agujeros en la pared del colon) o que no ha quedado ningún vaso sangrando en la superficie del corte. En caso de ser necesario se pueden colocar clips metálicos milimétricos que aseguran el cierre del área o se pueden inyectar o coagular vasos sangrantes.

Área de la mucosectomia una vez finalizado el corte. No presenta orificios de perforación en la pared ni vasos sangrantes.
La pieza extraída es enviada a anatomía patológica para su análisis. El resultado de esta biopsia determinará los próximos controles endoscópicos.
Las complicaciones que pueden presentarse luego de una MUCOSECTOMIA son:
- Perforaciones de la pared del colon. Dado que el corte de la lesión genera un adelgazamiento del espesor de la pared colónica, ésta puede sufrir una perforación. Es decir que se puede realizar un orificio en la pared. Si se identifica el mismo en el momento de la endoscopia, se puede cerrar ese defecto con clips metálicos. En caso de no identificarse la perforación en el momento, producirse esta de manera diferida o ser inefectivo el cierre con los clips, debemos recurrir a un tratamiento quirúrgico para resolverlo. En este caso las opciones son variadas y pueden ir desde una sutura o cierre simple del orificio hasta la resección de parte del colon.
Las perforaciones en el contexto de la realización de una mucosectomía se producen globalmente en el 1% de los casos (es decir que se perfora 1 de cada 100 mucosectomías que se realizan). Las complicaciones disminuyen en manos experimentadas.
- Sangrados. Como cualquier corte que realizamos en el organismo, puede generar ruptura de vasos y sangrados. Se presentan en el 1-2% de los casos y pueden ser inmediatos al corte (en la misma endoscopía) o diferidos hasta 10 días después de la intervención. El tratamiento consiste en ingresar nuevamente al colon y tratar el área sangrante con inyecciones locales con adrenalina diluída, coagulación o clips de metal. Si el sangrado es profuso, puede requerir internación o trasfusión de sangre. El síntoma principal es la evacuación de sangre por el ano. El especialista debe evaluar inmediatamente al paciente y determinará la necesidad y el momento de efectuar la colonoscopía para detener el sangrado (hemostasiaa).
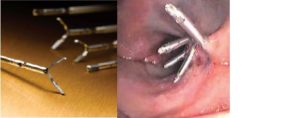
Clips metálicos. Pueden usarse para cerrar perforaciones, detener sangrados, aproximar bodes de la lesión.
El objetivo de las técnicas de MUCOSECTOMIA y POLIPECTOMIA es extirpar con tiempo y de manera mínimamente invasiva lesiones con potencial de crecimiento y malignización.
Nota importante: La información precedente intenta ser una información explicativa general y en ningún caso actúa como base definitiva para indicar diagnópstico o tratamiento de ningún caso en particular. Es muy importante que Ud. consulte con su médico gastroenterólogo sobre su situación en particular.
Dra. Cecilia Curvale

